内地游客在香港喜欢买买买,除了奶粉、手机、化妆品这类商品外,还喜欢在香港打疫苗。据中国旅游研究院和携程近日发布的2017年度出境游数据显示,去香港打HPV疫苗位居出境游十大新玩法榜首,全年共有不下十万内地人前往香港注射了这种疫苗。
同时,HPV疫苗也在2017年登入内地。去年11月,四价HPV疫苗首先在重庆开打,一上市便备受追捧,甚至出现“抢苗”现象。

(2017年12月14日,西安市民在排队接种四价宫颈癌疫苗。图片来源:视觉中国)
为什么HPV疫苗疫苗这么受追捧呢?香港和内地受追捧的是同一款疫苗吗?
并不“冷门”的宫颈癌
谈HPV疫苗之前,要先从宫颈癌说起。
宫颈癌是一种由病毒感染所引发的癌症,是妇科最常见的恶性肿瘤之一。但在这个“谈癌色变”的时代,“宫颈癌是一种冷门癌症”的说法却曾赢得市场,在朋友圈中流传。它所提到的宫颈癌“占目前所有癌症种类的百分一还不到”,并未客观呈现这一恶性肿瘤在女同胞中的凶险。
根据世界卫生组织2014年发布的统计结果,宫颈癌是全球女性中发病率排名第四的癌症。在女性特有的癌症中,发病率排名第一的是乳腺癌,第二就是宫颈癌。整个2012年,全球约有26.6万名女性死于宫颈癌,这占了当年女性死于癌症总人数的7.5%。
在中国,宫颈癌也位列女性十大高发癌症之中。根据2017年全国肿瘤登记中心收集的数据显示,在2014年,中国女性宫颈癌的发病率为万分之1.530。(这里的发病率是粗发病率,下同)同时,宫颈癌的发病率还在逐年攀升,2003年时,该项数据只有万分之0.714,十多年里翻了一番。

不过,尽管宫颈癌发病率在全球排名第二,但在发达国家中并未排入前十。宫颈癌的死亡率排名在发达国家女性中也较后。这是由于发达国家女性宫颈癌筛查普及度较高、早期治疗多所致。但在发展中国家,女性宫颈癌的负担则比较高。中国也有类似的情况。在经济较发达的东部地区,女性宫颈癌发病率与死亡率都低于中、西部地区。
被锁定病因的癌症
虽然目前已经知道了很多东西都是“致癌物”,可还是无法确定什么因素100%导致了各种癌症,遑论能有行之有效的防癌方法。但宫颈癌是个例外。
2008年,德国生物学家哈拉尔德·楚尔·豪森被授予诺贝尔生理学或医学奖,这是为了表彰他在二十多年前证实了宫颈癌是由HPV导致。
HPV(Human Papillomavirus),中文名为人类乳头瘤病毒,是一种主要通过性行为传播的病毒。在全球,人们感染HPV的情况非常普遍。只要性生活开始,就很有可能感染HPV,哪怕一生的性伴侣只有一个。美国国家健康和营养调查在2003-2004年间,曾对1921名美国女性进行HPV感染率调查,发现20-24岁女性的HPV感染率最高。

但中国女性的HPV总体感染率并没有达到美国这么高,根据广东医学院附属医院杨海丽等人的调查,粤西地区女性的总体HPV感染率为18.8%。世界卫生组织发布的《人类乳头瘤病毒疫苗》中也提到了各国女性的总体HPV感染率会有所差别,其中最高值与最低值间相差了40.3%。
尽管总体HPV感染率各国有所差别,但基本呈现出“两头高,中间低”的规律——年轻女性(<25岁)感染率最高,老年女性(>45岁)较高。前者可能是因为HPV获得性免疫尚未健全、性生活对象未固定等因素,而后者则与生理和免疫系统的功能衰退有关。
多数HPV感染后并无大碍,一段时间后就会被免疫系统清除。98%的女性可以自行击退这种病毒,只有2%的感染者会得癌症。在豪森之后,大量流行病学和分子生物学研究证明HPV中的Hr-HPV(即高危型人乳头瘤病毒)是发生宫颈癌及宫颈上皮内瘤变的必要病因。Hr-HPV的持续感染,使得女性的宫颈上皮细胞发生了低度鳞状上皮内病变,进而转变为高度鳞状上皮内病变,并最终发展成为宫颈癌。

(2007年1月26日,蔡卓妍为“主动保护自己向子宫颈癌say no!”活动做宣传。图片来源:视觉中国)
在目前已发现的一百多种HPV亚型中,已确认的Hr-HPV有14种,分别为:HPV16、18、31、33、35、39、45、51、52、56、58、59、68、73。其中HPV16和18这两种又是最重要的Hr-HPV,70%的宫颈癌是由它们持续感染所致。
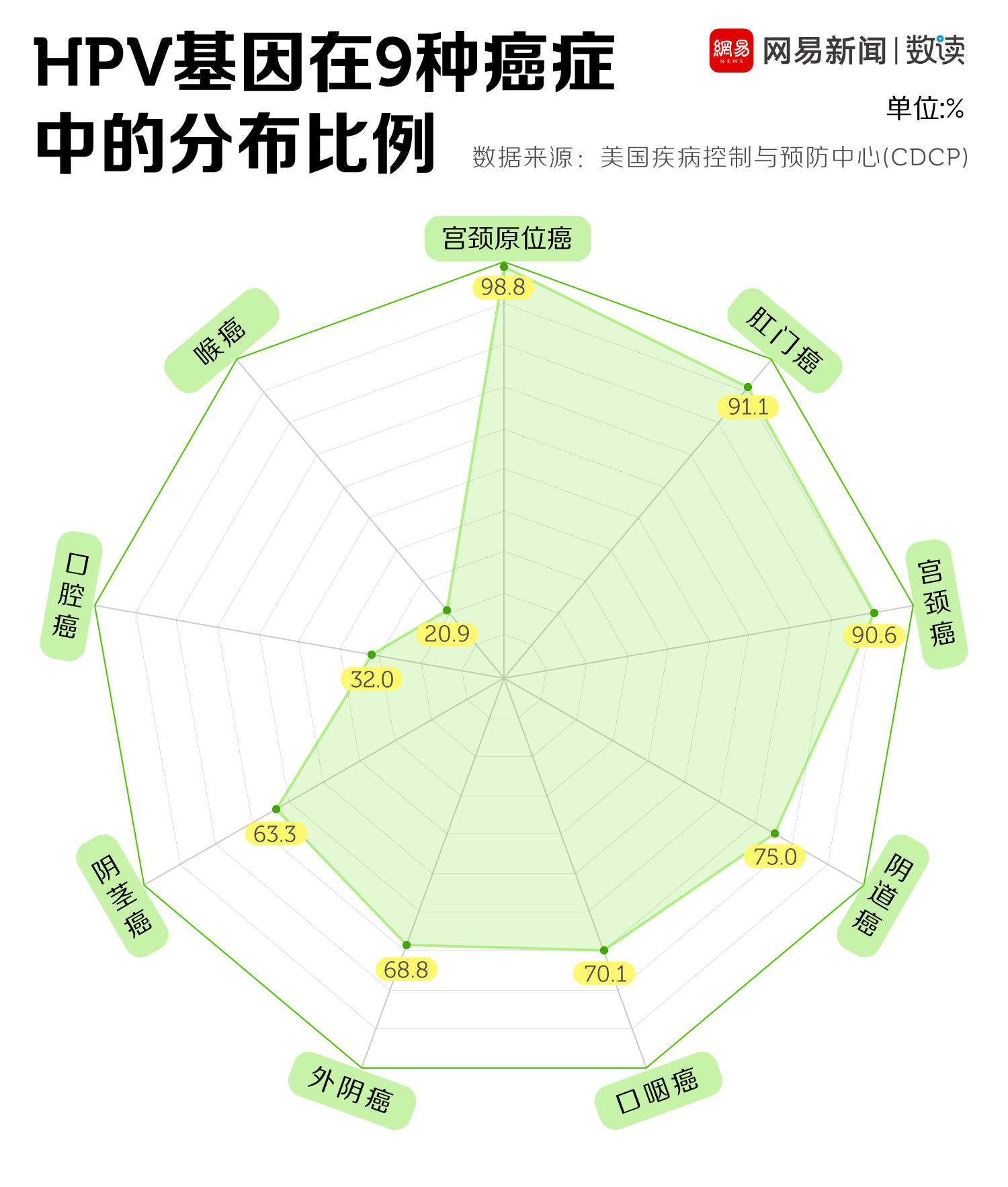
HPV除了会导致宫颈癌,还有可能诱发其他癌症以及尖锐湿疣等。根据美国疾病控制与预防中心的研究显示,在9种癌症中均检测到了HPV的DNA,特别是在宫颈原位癌、肛门癌和宫颈癌中,HPV基因的分布率达到了90%以上。
用疫苗消灭癌症
知道病因后,就可以对症下药。
既然宫颈癌是由HPV持续感染慢慢引发的,做好子宫颈检查就能够较早发现苗头并治疗。欧美等国家就是凭借宫颈癌细胞学筛查,使宫颈癌的发病率显著下降。但是,这种方法对一个地区的病理医生和病理科设备都有要求,发展不均下,这套方法暂时无法在世界各地都运用。
相比之下,用疫苗来预防病毒入侵的性价比就比较高。

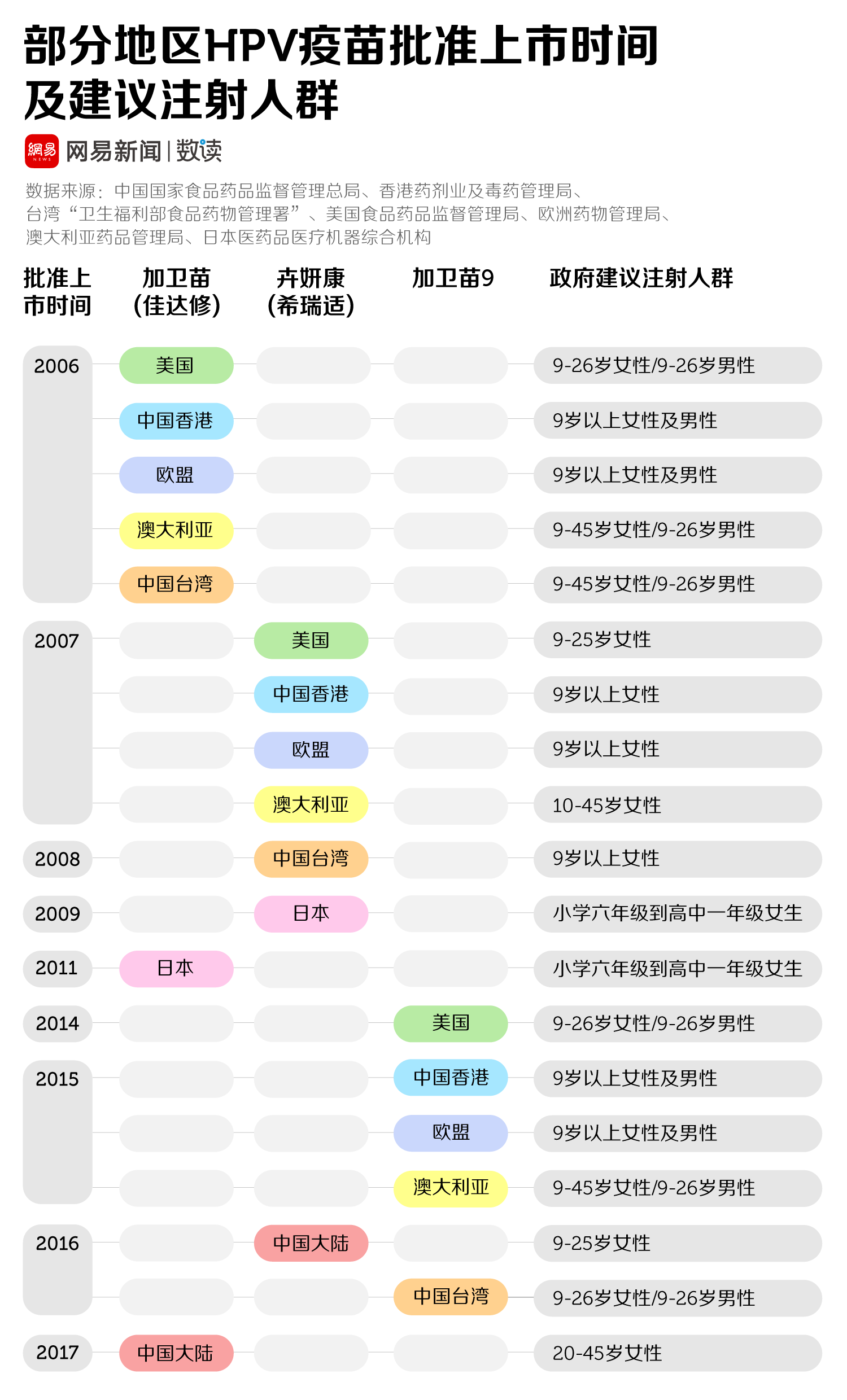
2006年,默沙东公司(Merck & Co.)研发出第一款HPV疫苗“加卫苗”(Gardasil),可以防治HPV6、11、16、18(四价HPV疫苗)。稍后,葛兰素史克公司(GSK)也推出了一款HPV疫苗“卉妍康”(Cervarix),但只针对HPV16和18(二价HPV疫苗)。因此,前者除了能用于女性外,还能用于男性——HPV6和11与尖锐湿疣等疣病密切相关。
中国医学科学院肿瘤研究所流行病学研究室主任乔友林此前在接受采访时表示,目前市面上的HPV疫苗对HPV16和18的防护效果都达到了99%,保护时间可能长达20年。
用疫苗就能预防住一种癌症,这在人类历史上还是第一次。

当然,HPV疫苗并不能百分百保证不得宫颈癌,即使有了抗体,定期的检查依然要做。
千呼万唤始出来
HPV疫苗在中国的上市之路并非一帆风顺,问题出自对它效果的评价。
真正判断疫苗有效性的终点是癌症指标,但这需要漫长的等待。因为从持续的HPV感染到发展为宫颈癌,往往要持续数十年时间。“HPV疫苗对宫颈癌发病的作用,要到它在世界范围内推广接种了20~30年后才能最终确定”,有研究指出。
因此,两家制药公司均采用的是以“2级以上瘤变”和“HPV持续感染”为复合指标,在包括台湾地区在内的不同地方和人种,进行了数万人的大规模临床试验。《南方周末》认为这是“出于伦理学等考虑”,因为“以患上癌症或者有癌症指标作为判断标准是‘不道德的’”。
2006年,美国食品及药品管理局优先审批了默沙东公司的HPV疫苗,证明其有效。随后,大部分国家和地区采纳了它的审批结果,一年内,数十个国家和地区先后批准了这种疫苗的使用。2009年,世界卫生组织发布报告确认HPV疫苗的“安全并且有效”。
但根据中国的《药品注册管理办法》,进口疫苗要以本土进行的临床试验结果为准。为此,葛兰素史克的临床疫苗项目从2008年起在徐州疾控中心展开,并在2012年以“出现持续感染和二级以上瘤变的复合指标”为终点指标申报,但到审评时,相关部门“坚持要求以出现二级以上瘤变为终点指标”,临床试验继续了下去。
不过,同样坚持本土临床试验的邻国日本和印度,采用的则是世界卫生组织推荐的“将宫颈或肛门内6个月或更长时间的HPV持续感染“作为终点指标,因为HPV持续感染是引发宫颈癌的必要前提。两国分别在2009年和2008年批准HPV疫苗上市。
除了临床试验所花时间较久外,最后的审批时间也不短,中国对二价HPV疫苗的审批就花了长达42个月。根据丁香园Insight数据库的统计,3.1类新药(指已在国外上市销售但未在国内销售的制剂及其原料药)申报临床的平均审评时间为27个月,申报生产的平均审评时间为34个月,仅此审评过程就占据整个新药研发时间的64%。假设开发的是同一款新药,美国FDA进行新药审批的平均时长为30个月,仅为新药研发时间的31%。
(2017年8月3日,郑州市市民在接种二价宫颈癌疫苗。图片来源:视觉中国)
虽然上市之路复杂且长,但两款HPV疫苗也总算上市了,内地多个城市去医院预约打HPV疫苗的人已经排起了长队,但还是有不少人想去香港打。
因为九价HPV疫苗来了。
自2014年起,默沙东公司的九价疫苗“加卫苗9”(Cervarix 9)在多个国家和地区上市。相比前两款HPV疫苗,九价疫苗能预防的癌症和疾病更多。除了对宫颈癌的效果效果更佳外,对外阴癌、阴道癌和肛门癌等也有一定程度的预防。数字上的直白差距及其代表的效果,让许多人更愿“一步到位”,直接去打九价HPV疫苗。
(来源:网易新闻)